病歴聴取の基礎#1-1.患者の外見や言動から情報を得る技術
診断の神様と言われるローレンス・ティアニー先生の言葉に、「診断で重要な要素が3つある。それは病歴、病歴、病歴だ」というものがあります。それほど、病歴を聞き出し患者情報を得ることは重要なことです。
病歴聴取において大事な技術は、
- 患者の外見や言動から情報を得る技術
- 患者の信頼を得る為の傾聴の技術
- 型にはめた質問による聞き出す技術
だと思います。
【患者の外見や言動から情報を得る技術】
患者の歩き方や表情、目、唇、手や爪、患者の話し方等から情報を得る技術のことです。
- 【患者の外見や言動から情報を得る技術】

待ち時間の様子でわかること
患者が待ち時間の割りに異常に落ち着かない
不安症やアカシジア、レストレスレッグス症候群、軽度のセロトニン症候群等を考えることができます。アカシジアは錐体外路症状による静座不能の状態のことを言い、抗精神薬(特にドパミンD2遮断作用のある薬)の副作用として現れることが多いとされます。
歩き方でわかること
左右の足音が異なる
左右の歩幅が異なるために起こり、脳梗塞既往か何らかの理由で運動機能に障害が出ていると考えられます。
歩幅が小さい
パーキンソンや認知症の方は歩幅が小さい歩き方になります。転倒しやすい歩き方なので注意が必要です。
斜めに進んでしまう
小脳や脊髄に問題があるかもしれません。
前屈みに歩く
脊柱管狭窄症など脊椎や腰に問題を抱える方は前かがみのほうが楽なので、このような姿勢になりがちです。
歩いていても途中で止まって休むを繰り返す
このような歩行を間欠性跛行(かんけつせいはこう)といいます。末梢閉塞性疾患や脊柱管狭窄症、慢性コンパートメント症候群、慢性静脈不全症、変形性股関節症、足部・足関節疾患などが考えられますが、多くは腰の神経の病気(脊柱管狭窄症)か足の血管の病気(下肢閉塞性動脈硬化症など)です。下肢閉塞性動脈硬化症は無症候型も多いので、症候性ならしっかり受診勧奨したいところです。
話し方でわかること
全体のトーンが異常に高く早口で興奮している
パニック症候群や甲状腺機能亢進症、ある種の神経症や薬物中毒が考えられます。
元気がなくゆっくり話す
話の意味が分かりにくい、説明が回りくどい、元気がない感じでゆっくり話す等の話し方は、甲状腺機能低下症、うつ病、認知症などを疑えます。
口をもぐもぐさせたり、舌を出したり入れたりする
オーラルジスキネジアといい、パーキンソン症候群や薬の副作用で起こる場合があります。
発音がおかしい
「がっこう」が「だっこう」になる、口蓋音「ガギグゲゴ」や口唇音「パピプペポ」や舌音「ラリルレロ」などの発音がおかしい場合は、構音障害があるので、脳梗塞や器質的問題があることが考えられます。脳梗塞のサインであれば、すぐに病院を受診するよう手配すべきです。
器質的に問題があるのであれば、誤嚥に注意が必要です。構音障害のテストとしては「パタカ」を繰り返し早口で言ってもらい確認する方法があります。
かすれ声
急に声がかすれ声になった場合は、咽頭炎を思い起こさせますが、これがマフラーをまいたようなこもった声(Muffle voice)や熱いものを食べたときの「はふはふ」というような息や声の出し方(Hot potato voice)は急性喉頭蓋炎、咽後膿瘍、扁桃周囲炎などを考慮できます。これらは急激な気道狭窄で窒息したりと命に係わる病気なのですぐに受診が必要です。
慢性的なかすれ声は慢性咽頭炎、甲状腺機能低下症、喫煙、悪性腫瘍(咽頭腫瘍など)、声帯ポリープ、職業性などが考慮できます。
また、反回神経が圧迫などで麻痺状態になってもかすれ声になります。これは喉・甲状腺・食道・肺といったところの癌が反回神経を傷つけいたり、大動脈にこぶができて反回神経を圧迫して麻痺させていたりしているためです。
口角が下がっている
口元から水がこぼれるなどの訴えから分かることもあります。顔面の左右が非対称ではなく片方の口角が下がっている、鼻から口角へ向かうシワが片方目立たなくなっているなどの症状がみられる場合は顔面神経麻痺、脳梗塞が考えられます。そもそも顔面神経麻痺は脳梗塞で起きる中枢性と顔面神経が脳から顔面に伝わる経路で障害が起きる末梢性があります。中枢性と末梢性の簡単な見分け方は額にシワをよせてもらうことができるかのテストです。麻痺している側のシワ寄せが出来ないのが末梢性で、両方の額のシワ寄せが出来ている場合は中枢性です。
呼吸の仕方から分かること
息切れしている
息切れしている場合は、通常、心臓か下気道に原因があると考えますが、ほかにも代謝性アシドーシスや貧血、甲状腺機能亢進症、妊娠、発熱、敗血症、疼痛、過換気症候群、薬物中毒なども考えられます。運動後や労作後の息切れならば、心臓か肺の可能性が高いですが、安静時の息切れは他も考えないといけないので、警戒すべき兆候です。
呼吸回数、深さ共に増加した状態を多呼吸といい、過換気症候群、肺塞栓などが考えられます。呼吸回数に変化はないが深さが増加した状態を過呼吸といい、過換気症候群や代謝性アシドーシスなどが考えられます。
異常に深くゆっくりした呼吸
クスマウル呼吸といい、代謝性アシドーシスや尿毒症などで見られます。腹痛の訴えでこの呼吸を見たら糖尿病性ケトアシドーシスの可能性があり、命に係わる疾患なのですぐ受診させるべきです。
無呼吸から深く早い呼吸、浅くゆっくりとした呼吸を周期的に繰り返す
チェーンストークス呼吸といい、重症心不全、脳疾患、薬物中毒で見られます。
浅くて早い呼吸と無呼吸が不規則に一過性に出現する
ビオー呼吸といいます。チェーンストークスと同様に無呼吸と頻呼吸を繰り返しますが、チェーンストークスと異なるのは不規則で一過性という点です。原因疾患としては頭蓋内圧亢進が考えられます。
呼吸にヒュウヒュウと高い音が漏れる
気道閉塞が考えられ、喘息発作はすぐ思いつくと思います。気道閉塞は異物によっても起こりますし、薬の副作用によっても起こります。特に薬剤師としてはACE阻害薬、抗生物質、解熱消炎鎮痛薬などによる咽頭浮腫には注意したいところです。
寝ている時に呼吸が荒く、上半身を起こすと呼吸が整う
起坐呼吸といいます。寝ている時の肺のうっ血状態を考慮できます。 また体を起こすと肺のうっ血状態が改善したり、横隔膜が下がるので呼吸面積が大きくなり呼吸がしやすくなったりするのだと思われます。原因疾患としてはうっ血性心不全や尿毒症、喘息発作時が考えられます。
目を見てわかること
白目が黄色味を帯びている
黄疸が疑われ、肝臓や胆道に障害のある可能性が考えられます。
白目に出血がある
眼球結膜の出血で原因は明確ではありませんが、疲れやストレスで出る方がいます。
眼球が突出している
甲状腺機能亢進症の方にみられます。
瞳孔が震えている
めまい時に起きますが、カルバマゼピンやフェニトインの中毒症状でも発症することが知られています。
瞳孔の大きさが異なる
瞳孔の大きさが左右で異なることを瞳孔不同といいます。生理的瞳孔不同で瞳孔が正常に働いている方も一定数いますが、疾患が原因になる時は眼疾患か神経疾患です。
眼疾患の原因は先天疾患、けが、薬が目に入ったことが多いようです。他にも失明に繋がるので、急性緑内障発作にも注意が必要です。
神経疾患は第3脳神経(動眼神経)か自律神経の異常が原因となります。これらの神経は瞳孔やまぶたの筋肉へと電気信号が送られているので、これらの神経に異常が出た場合、視覚異常やまぶたの垂れ下がり、眼球運動のずれや位置のずれをしばしば併発します。
このような神経に影響する疾患は脳が原因であれば、脳梗塞、脳出血、脳腫瘍などがあり、脳以外が原因であれば交感神経系に影響を及ぼす首または胸上部の腫瘍やけが、大動脈瘤などが原因となります。
瞳孔不同の患者に病歴聴取の段階で注意すべき兆候は、複視、視力障害、頭痛または首の痛み、眼痛、けが、無汗症等の自覚症状です。
まぶたが垂れる
眼瞼下垂といいますが、先天性のものと後天性のものがあり、後天性のほとんどは加齢による皮膚のたるみや筋肉の伸びが原因のようです。加齢以外では、ホルネル症候群、重症筋無力症、ミトコンドリア脳症が考慮できます。
前述した交感神経が肺がんや他の腫瘍、首のリンパ節の腫脹、大動脈解離、胸部大動脈瘤、けがなどにより障害された場合に眼瞼下垂を起こしている状態をホルネル症候群といいます。他の特徴としては発汗減少があります。
重症筋無力症は自己免疫疾患で、目の症状だけの場合は眼筋型といいます。
ミトコンドリア脳症の初期症状として眼瞼下垂は知られています。ミトコンドリア脳症は細胞内のミトコンドリアの機能不全により筋や神経、全身臓器で様々な症状を起こします。
片側のまぶたが腫れる
突然、片側のまぶたが腫れるのはクインケ浮腫というアレルギー浮腫が考えられます。
耳を見てわかること
耳たぶにシワがある
耳たぶにある血管が動脈硬化で血流が少なくなると耳たぶの脂肪が萎縮し、シワになります。狭心症や脳梗塞の既往を考慮出来ます。
唇を見てわかる
唇が小豆色に変色している
酸素不足によりチアノーゼ(紫色)が起きていることが考えられます。寒冷刺激や精神的ストレスに対する反応としての血管収縮で、単一または複合的に可逆的な変色等が現れます。
酸素不足は血流悪化によるもので、全身の酸素供給状態が悪くなる場合は主に心臓や肺の疾患が疑えます。
対して、一部分に血流が悪化が認められる場合、顎を動かし続けていると動かなくなってくる下顎跛行(かがくはこう)や冷たい物を飲むと舌が痺れたり紫色になったりする、舌のレイノー症状がおこる場合は顎や唇や舌に繋がる血管の閉塞が考えられるので、側頭動脈炎(巨細胞性動脈炎)が疑えます。
この疾患はリウマチ性多発筋痛症の患者に併発しやすいと言われているので、リウマチ性多発筋痛症患者にこの症状がある場合は積極的に併発を疑う方が良いかもしれません。
唇にほくろのような班がたくさんできている
ポイツ・イェガース症候群という疾患が考えられます。さまざまな上皮性悪性腫瘍のリスクが高いと言われており、口腔内や指先にも色素班が出来ます。
40歳未満の唇の周りにシワができる
老化現象ではないシワができている場合は強皮症という自己免疫疾患が考えられます。強皮症は他にも手の指先のレイノー症状や爪の付け根の内出血や手のひら唇の内側に毛細血管の拡張による赤い斑点などが見られます。
手指や爪を見てわかること
白い手
手のひらが白いのは貧血が考えられます。手のひらのシワまで白い場合は貧血の可能性が高くなります。閉経後の女性や男性で白い手で貧血が疑われる場合は消化管の出血や悪性腫瘍が考えられるので、検査したほうが良いと思われます。
白い指、手のひらの赤い斑点、爪の付け根の出血点
前述した強皮症の症状です。指が冷えることで白くなるのはレイノー症状です。時間とともに紫になり、赤くなります。
指の先端に出来た有痛性紅斑、手のひらの無痛性の紅斑、爪に線状の出血班
感染性心内膜炎の代表的な症状です。指の先端にできた有痛性の紅斑をオスラー結節といいます。皮膚表面は発赤し盛り上がり、中心部は蒼白色になっています。オスラー結節と同様の紅斑ですが、無痛性で手のひらに現れる紅斑はジェーンウェー病変といいます。爪の線状の出血班を爪下線状出血斑といいます。オスラー結節は全身性エリテマトーデスにも現れます。爪下線状出血斑はリウマチ性疾患でも現れ、血管炎の存在を示唆する重要な所見となるようです。
手が黄色い
黄疸や強い貧血、カロチン血症が考えられます。カロチン血症はミカンなどカロチンを多く含むものを食べて血中にカロチンが多くなった状態です。カロチン血症と黄疸の区別は、黄疸は全身で出現するので他の部分、白目部分などを見たらよいと思います。また強い貧血状態だと皮膚は白というより黄色に見えたりします。強い貧血は患者に下まぶたを引っ張ってもらい結膜環を見せてもらえば、白くなっているのがわかると思います。
指関節や爪が黒くなっている
メラノーマやアジソン病、抗がん剤による色素沈着などが考えられます。
ばち状指
機序は明確になっていないようですが、指先がばち状に太くなっている場合は呼吸器疾患、心疾患、肝硬変、炎症性腸疾患などを疑うことができます。
またローレンス・ティアニー先生は「慢性閉塞性肺疾患(COPD)の患者でばち指を認めたら、肺癌の可能性がある」と仰ってます。COPDのみではばち指の頻度は低いと考えられ、ヘビースモーカーのCOPD患者にばち指が起こってきたら、肺癌を考慮したほうが良いようです。
ソーセージ様の太い指
指の背がつまめない程腫れた様なソーセージの様な指となっている状態を指します。膠原病が考えられ、レイノー症状も初期症状で起こっていることが多いようです。
匙状爪
貧血の方に多く現れます。多くは鉄欠乏性貧血です。閉経前の女性の場合、貧血を軽視しがちですが、子宮筋腫がある場合があり、婦人科への紹介も考慮したほうが良いと思われます。中にはHb値が5~6程度の低値になっても自覚されていない方もいます。
爪が白くなっている
爪の根元から大部分が白くなっており、遠位端にのみ正常な薄紅色を残している爪をテリー爪といいます。最初に肝硬変の患者で報告されました。肝硬変の他にうっ血性心不全、Ⅱ型糖尿病、慢性腎不全の患者にみられます。腎不全の患者には白い部分が半分まで来ていることが多く、これをリンゼイ爪またはhalf and half nailといいます。
黄色い爪
爪が黄色くなるのは喫煙、薬剤性、爪白癬、爪乾癬、稀ですが黄色爪症候群などが考えられます。黄色爪症候群はリンパ浮腫、呼吸器病変を伴います。
爪に横線が入っている
ボーズラインといいます。全身性疾患(重症感染症、心筋梗塞など)や抗がん剤治療薬の既往を示します。全身状態が悪い時に爪の発育が悪くなったことを表します。
震える手指
文字を書こうとしたり、何かしようとするときに震えるのは企図振戦といい、特に高齢者にみられる場合を老人性振戦と言います。患者さんからはパーキンソン病の震えではないか心配になると言われますが、パーキンソン病の場合は、何かしようとするときには震えが止まることが多く、丸薬を丸めるような震え方をします。パーキンソン病のように終始震える場合は、甲状腺機能亢進症、アルコール性、金属の中毒などが疑われます。
最後に
ここで記述した内容は疾患のリスクを考慮するための一つの材料や情報であり、問診などと合わせて総合的に判断する技術が必要です。
しかし、これらの情報は患者の訴えには出てこない事もあるので、取りに行くことが大切だと思います。そうすれば手遅れになる前に患者に隠れている疾患を見つけてあげることも可能かもしれません。
薬局症例#4-1 問題編 DPP4阻害薬の副作用を疑い服用拒否を訴える男性
「薬の副作用ではないか?服用をやめていいか?」

【主訴】
両手のこわばり、掌握運動時の手指関節の痛み、四肢の圧痕性浮腫、倦怠感、微熱、体重減少
【患者情報】
年齢性別:62歳男性
既往:糖尿病
服薬歴:シタグリプチン(1ヶ月前から血糖コントロールが悪くなり服用中)
アレルギー歴:花粉症
嗜好品:飲酒なし、タバコなし
家族歴:母親が関節リウマチ
【現病歴】
2週間前から朝に両手のこわばり、手を握ろうとすると痛みが出現、その後、両手両足背に指で押すと暫く凹んだ状態になる浮腫が出現した。全身状態としては他に倦怠感、微熱、体重減少がある。今日は一般内科定期受診日なので主治医に相談したところ、後日リウマチ膠原病内科を受診する運びとなった。
【重要な陰性所見】
- 首、肩、股関節、手首などに痛みなし
- 手足に痺れ、レイノー症状なし
- 発疹など明らかな皮膚異常所見なし
今回は前回と同じ処方内容(28日分)の処方せんを持って来局し、現病歴について話してくれた後に「薬の副作用じゃないかと思っている」ことと「服用をやめておいていいか?」と相談された。医師からは副作用についての言及はなかったとのこと。
Q:患者は副作用と思っており、服用に抵抗を示している。どのように対応するのが良いか?
1.今服用している薬は概ね安全な薬だと返答し、自己判断で勝手に薬をやめないように伝える
2.副作用ではなくリウマチの可能性が高いので、薬は服用しておくように伝える
3.添付文書に症状の記載はあるとだけ伝えて、患者自身の体調のことは患者自身が医師と話し合うことが大切なので、自分で医師と話すように伝える
4.添付文書に症状の記載はあるが、頻度は浮腫に関しては2%未満、四肢痛は頻度不明と副作用ではない可能性の方が高いことを説明し、これ以上は薬局では分からないので、どうしても不安であれば医師と話しをするよう促す
5.副作用の可能性を医師に提示し、今後の患者への対応を相談して決める
薬局症例#4-2 検討編 DPP4阻害薬の副作用を疑い服用拒否を訴える男性

今回の症例は高齢発症関節リウマチ(EORA)、リウマチ性多発筋痛症(PMR)に似ていますが、浮腫があるという点がこの両方と異なります。
浮腫の臨床推論は
- 全身性か局所性か
- 圧痕性か非圧痕性か
- 全身状態の状況
- 急性か慢性か
を確認することで原因を絞り込めます。
(詳細は今後、別記事で書いていければと思っていますので、ここでは今回の症例について検討していきたいと思います)
今回のような四肢(両側性、全身性)の浮腫の原因は心臓、腎臓、肝臓、内分泌(糖尿病、甲状腺疾患)、薬剤性、肺、低栄養、その他(生理的浮腫、成人パルボウイルスB19感染症、NEAE、RS3PEなど)の8つを考慮すると良いと思います。
今回の症例は糖尿病患者でDPP4阻害薬を内服中というだけで、他の既往は無いので原因は「糖尿病性」、「薬剤性」または「その他」という所になりそうですが、急性であることや全身状態から「薬剤性」や「その他」の感染症や膠原病などを考慮した方がよさそうです。
先程挙げた「その他」の中の生理的浮腫は、脂肪浮腫、月経浮腫、妊娠浮腫、特発性浮腫、就下性浮腫を主に指しますが、最初の4つは女性に多かったり女性に特有であったりするので、また最後の就下性浮腫は入院などしている高齢者に多い浮腫なので、今回は可能性が低いと思われます。
また成人パルボウイルスB19感染症とNEAE(Non-episodic angioedema with eosinophilia)(非反復性の好酸球増多を伴う血管浮腫)も若年女性に多い疾患なので、可能性が低そうです。
「その他」の最後のRS3PEは1985年にMcCartyらによって初めて報告された
- 予後の良い(remitting)
- 左右対称性(symmetrical)で、
- リウマトイド因子が陰性(seronegative)で、
- 急性発症する滑膜炎(synovitis)に加え、
- 手背足背に強い圧痕性浮腫(pitting edema)を伴う
というひとつのR、3つのSとPittingEdema(PE)の5つが特徴的な疾患です。そのためRS3PEとされたようです。
RS3PEは他にも特徴があり、高齢男性に多く、指の運動制限や痛みを伴い、CRP上昇や赤沈亢進などの炎症所見を伴うことが多いようです。
また本邦において2015年6月にDPP4阻害薬(シタグリプチン)の副作用として添付文書に記載が追加されています。
DPP4阻害薬がRS3PEを発症させる機序については明確には分かっていないようですが、DPP4は元々リンパ球の T 細胞表面にも存在するCD26分子の一部を構成する成分なので、T細胞活性作用から免疫機構へ関与する可能性があると考えられています。またDPP4阻害薬内服下では血中VEGF(血管内皮成長因子)が増加すると知られており、それが滑膜の炎症を発症させている可能性があるとも考えられています。
もう一度、今回の患者の臨床像を確認すると、
DPP4阻害薬を服用中の患者に急性発症した末梢関節の痛みと四肢の圧痕性浮腫となり、RS3PEのゲシュタルトを捉えることが可能だと思います。
実臨床ではRS3PEはEORAやPMRと鑑別が難しいことで知られています。実際、RS3PEの圧痕性浮腫は片側性、下肢のみの場合もあるようですし(1)(2)、EORAでも炎症が強ければ浮腫を伴う為、EORAの約11%はRS3PE様の症状で発症するとの報告もあります(3)。見分け方としては中枢に近い筋痛がなく両側手背に浮腫があればRS3PEと判断して良さそうです。PMRとRS3PEの差は中枢側の滑液包か末梢側の滑膜に炎症が起こるか程度であり、同じ疾患の一部である可能性も報告されています(4)。薬剤師としてはトリアージする先や治療法は同じなので正確に区別をつける必要はないかもしれません。
しかし、RS3PEの発症率は50歳以上の外来患者の0.09%(PMRの3分の1程度)との報告(5)もあるように医師の中でも決してメジャーな疾患ではありませんし、副作用としてもあまり知られていないと言っていいでしょう。
したがって、薬剤師としてはDPP4阻害薬の副作用としてRS3PEが記載されており、おおまかな病態や似たような疾患を知っておけば、医師の判断の助けになると思われます。
今回の対応としては選択肢5のように、EORAや自然発生のRS3PEも疑えるが、DPP4阻害薬によるRS3PEも疑うことができ、薬剤性の場合、当該薬剤を中止すると数日~数週間で症状が軽快することが多いと医師に伝えて、シタグリプチンの処方をどうするか医師と相談するのがよいかと思います。
【まとめ】
- 高齢者の四肢浮腫の原因は心・腎・肝・内分泌・薬・肺・低栄養・その他(就下性浮腫、RS3PE)で考えると病歴を確認しやすい
- RS3PEは高齢者に急性発症した両側手背に圧痕性浮腫を伴った末梢関節炎
- RS3PEはDPP4阻害薬の副作用として追加記載されている
- RS3PEはメジャーな疾患ではないが、副作用として記載されているので、類似疾患と一緒に覚えておくと医師の判断の助けになるかもしれない。
- DPP4阻害薬が原因の場合、服用中止で症状は軽快する
追記:RS3PEは通常、プレドニゾロン10〜15mg/日で著効し軽快するが、治療抵抗を示す場合は腫瘍随伴性またはEORAを疑った方が良いようです。
参照)
(1)olive A. et al. J Rheumatol. 1997 Feb;24(2):333-336.
(2)Kawashiri SY,et al.Rheumatol int.2010 Nov;30(12):1677-1680.
(3)C.T.Pease,et al.Rheumatology 1999;38:228-234
(4)Cantini F,et al. Ann Rheum Dis. 1999 Apr;58(4):230-236.
(5)okumura t.et al. rheumatol int.2012 Jun;32(6):1695-1699
薬局症例#1-4(2)補足説明

出典:Lowry et al., J Drug Metab Toxicol 2012
デキストロメトルファンの代謝経路は上記にあるように2経路の代謝経路があり、どちらの経路もCYP2D6が関わっているため、CYP2D6による代謝が遅れてしまうと血中濃度が上昇します。
実際に欧米では、CYP2D6の阻害薬であるキニジンと合剤にしてデキストロメトルファンの血中濃度を保つように設計された薬剤が、情動調節障害の治療薬として承認されています。
【セロトニン症候群(2)(3)について】
通常は薬物に関連した中枢神経系におけるセロトニン作動活性の亢進によって生じる生命を脅かす可能性のある病態を指します。
症状としては、精神状態の変化、高体温、自律神経および神経筋の活動亢進などがあります。
ほとんどの場合、薬物の用量変更または開始から24時間以内に現れ、その大部分は6時間以内に起こります。
臨床像の重症度には大きな幅があり、
精神状態の変化:不安,興奮および不穏,驚きやすさ,せん妄
自律神経の活動亢進:頻脈,高血圧,高体温,発汗,シバリング,嘔吐,下痢
神経筋の活動亢進:振戦,筋緊張亢進または筋硬直,ミオクローヌス,反射亢進,クローヌス(眼球クローヌスを含む),伸展性足底反応
のいずれかを示し、神経筋の活動亢進は上肢よりも下肢において顕著なようです。
セロトニン症候群はSSRIを過剰摂取した人の15%で発症しているとの報告もあり(4)、ある調査では85%の医師がこの症候群を見落としているとの報告もあります(5)。
薬剤師としては、専門医ではない医師が関わる際や相互作用によって過剰摂取になってしまう場合、軽微な症例で見落とされやすい場合に特に注意しておきたいと感じた症例でした。
【tips】
【まとめ】
- フレカイニドで不整脈、プロパフェノンでめまいやふらつきという中枢性の副作用は血中濃度が上昇しすぎたことによる副作用なので、そのような副作用が出た患者はCYP2D6PMの可能性がある
- セロトニン症候群はSSRIを過剰摂取した人の15%で発症している
- 85%の医師がセロトニン症候群を見落としているという報告がある
- セロトニン症候群は疑ってかからないと見落としてしまうことが多いので、発症しやすい条件を整理しておく必要がある
参照)
(1)Clin Pulm Med 2006;13(2):73-86
(2)MSDマニュアル
(3)UpToDate
(4)Isbister GK, Bowe SJ, Dawson A, Whyte IM. J Toxicol Clin Toxicol. 2004; 42(3):227-85
(5)Mackay FJ, Dunn NR, Mann RD. Br J Gen Pract. 1999 Nov; 49(448):871-4.
薬局症例#1-4(1)補足解説
薬局症例#1での追加質問の意図、推論理由を補足的に説明する為に追加しました。
【昨日の咳と今日の症状は同じ疾患が原因か?】
まず質問された咳止めの服用については、(咳は防御反応なのでQOLに影響がなければ、または)咳が出ていないのであれば、通常咳止めは必要ないと判断できます。
しかし、今日の症状は咳止めが原因ではないかという思いがあったので、昨日の咳と今日の症状の関係性について先に確認が必要でした。
今日の症状のひとつの
発熱で主に疑う疾患は、感染症と膠原病と悪性腫瘍の3つであり、その他に薬剤性などがあります。
今回の症例は咳嗽後の発熱と嘔気、めまいだったので感染症の疑いは残っていました。
そこでSTSTA(※)の質問で感染症の可能性が上がるか確認しました。
※感染症を疑っている時のチェックリストとしてはSTSTAというものがあります。
・Sick contact:発熱や急病の人が周囲にいたか。
・TB contact:結核または疑い例が周囲にいたか。
・Sexual contact:性行為の有無。
・Travel history:海外渡航歴
・Animal contact:動物の接触歴
これらの頭文字をとったものです。
はじめに、周りに同じような症状の人がいないか、旅行したり動物と関わったりしていないかを確認しましたが、特に感染症の可能性を引き上げる返答はありませんでした。
次に、昨日の咳と本日の発熱などの症状は別の原因によるものと考えて質問をしたところ、咳止め服用後に今回の症状が出ていることや待ち時間や服薬指導中の患者の様子が落ち着きがなく、不安や焦燥感が強いことから薬剤性によるセロトニン症候群の疑いを強めました。
咳に関しては、症状が一時的であり、パニック症候群の既往や咳出現時のストレス付加などを考慮すると、*VCDなど心因的な理由により出現していたものではないかと考えました。
(*VCD(vocal cord dysfunction)声帯機能不全は20歳から40歳の女性でより頻繁にみられ、病因は不明であるが,不安,抑うつ,心的外傷後ストレス障害,およびパーソナリティ障害に関連していると考えられています。VCD患者の32%はVCDの診断の前に誤って喘息と診断されているという報告もあります。(1))
そして、患者の母親の副作用歴であるフレカイニドでの不整脈、プロパフェノンでのめまいやふらつきなどの中枢性の副作用は、CYP2D6欠損の患者に起こることでも知られています。その娘であるこの患者も同様の可能性が考えられたので、最初から注意しなければいけないと思っていたのが、気づきになる最大の要因だったかもしれません。
事実、今回の症例はCYP2D6の働きが悪い可能性がある患者に、それを強く阻害するパロキセチンが開始され、続いてCYP2D6で代謝されるデキストロメトルファンが追加されたことで、デキストロメトルファンの血中濃度が上昇しセロトニン症候群を発症したというケースでした。
薬局症例#3-2 検討解答編 脱水?嘔気、倦怠感を訴える高齢女性
Q:薬剤師としてできる臨床推論は?
【 目次 】
嘔気・嘔吐の臨床推論をするため、まず嘔気嘔吐が起こる生理的仕組みを確認し、そこから鑑別疾患を想起していきたいと思います。
(嘔気嘔吐の臨床推論の一般論になるので、わかっている方は下にある【今回の症例】まで飛ばしてください。)
【 嘔気・嘔吐の生理的仕組み 】
嘔吐中枢への
①大脳皮質(頭蓋内圧亢進や中枢神経異常、心理的な原因)からの刺激
②血液(薬物代謝、細菌、腫瘍)、自律神経を介した化学的刺激によるCTZ(化学受容器引金帯)からの刺激
③前庭器(薬物、前庭障害)からの刺激
④末梢(消化器などの臓器による自律神経への機械的刺激(薬物、臓器の運動異常))からの刺激によって起こります。
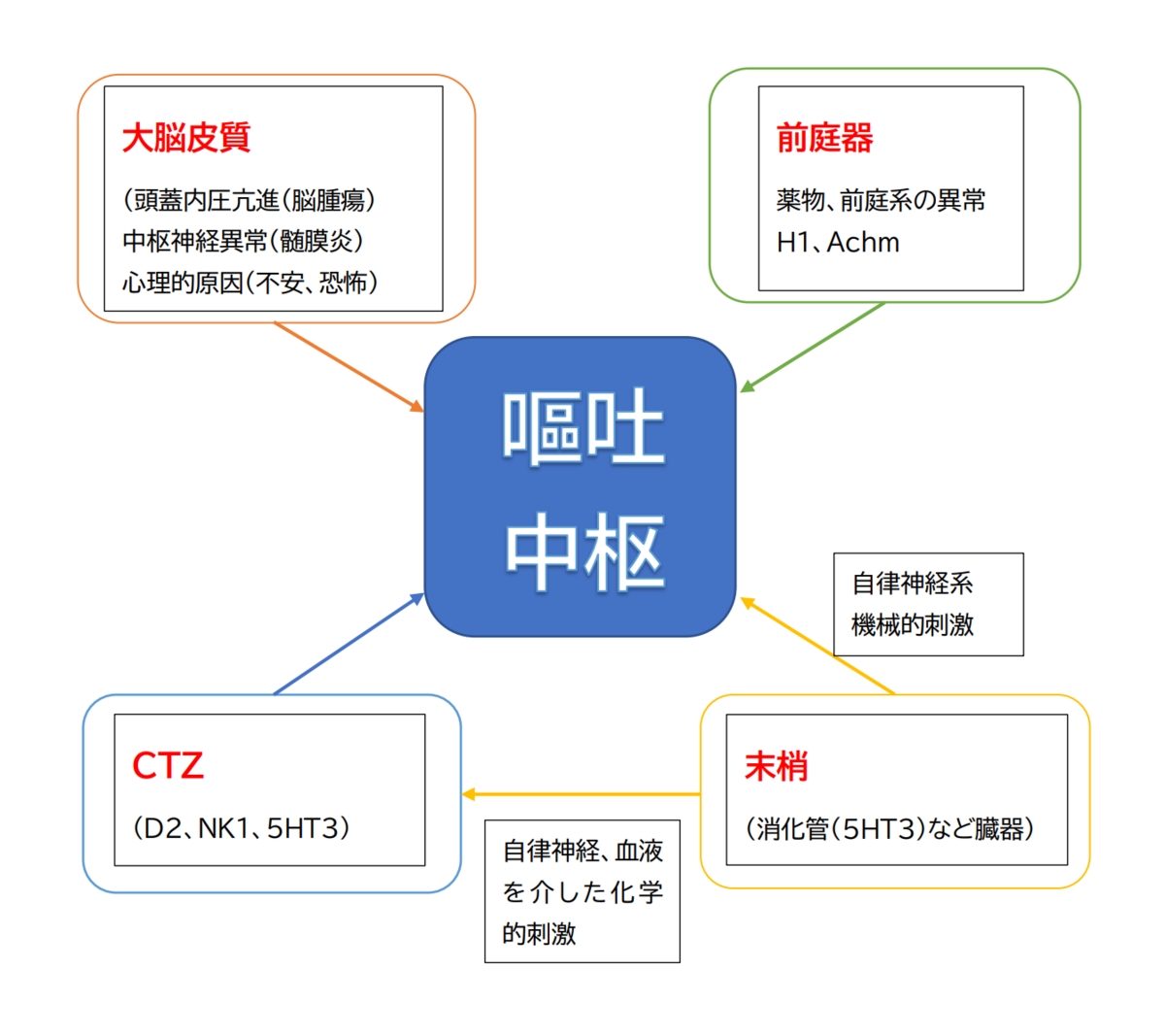
【 嘔気嘔吐の鑑別疾患 】
| 中枢神経系 |
頭蓋内圧上昇(脳血管障害,脳腫瘍,髄膜炎,脳炎など),片頭痛,てんかん,前庭障害(前庭神経炎、メニエール、BPPV、乗り物酔い),内耳炎 |
| 消化器系 | 胃麻痺,過敏性腸炎,神経性胃炎,食道アカラシア,腸重積,腫瘍,幽門狭窄,虫垂炎,胆嚢炎,炎症性腸疾患,腸管膜虚血,肝炎,膵炎,消化性潰瘍,腹膜炎 |
| 感染症 | 急性中耳炎,食中毒,肺炎,突発性細菌性腹膜炎,尿路感染,ウイルス感染(アデノウイルス,ノーウォークウイルス,ロタウイルス) |
| 薬剤性 | 抗不整脈薬,抗菌薬,抗てんかん薬,抗がん剤,ジゴキシン,エタノール過量摂取,NSAIDs,オピオイド,放射線療法,中毒(ヒ素,有機リン,リシン) |
| 内分泌 | 副腎疾患,糖尿病性ケトアシドーシス(DKA),腫瘍随伴症候群,副甲状腺疾患,妊娠,甲状腺疾患,尿毒症 |
| その他 | 急性緑内障,急性心筋梗塞,腎結石,腎不全,疼痛,精神疾患(神経性食思不振症,不安,過食症,転換性障害,うつ) |
など多くの疾患が挙げられ、鑑別にとても苦労するかと思います。
したがって、嘔気嘔吐を呈す見逃してはいけない状態を先に除外したいと思います。
【 嘔気嘔吐を呈する見逃してはいけない疾患・状態 】
- 脳病変:脳出血、髄膜炎など
- 急性冠症候群:特に無痛性心筋梗塞(MI)
- 糖尿病性ケトアシドーシス(DKA)
- アルコール性ケトアシドーシス(AKA)
- 腎盂腎炎
- 妊娠
- 敗血症など
- 絞扼性イレウス、急性胆嚢炎、急性膵炎など(腹痛があり、下痢(下部消化管症状)がないことが多い)
- 中毒:ジゴキシン、テオフィリンなど(下痢(下部消化管症状)を呈することもある)
などがあります(1)。
【一般的に】
危ない疾患を除外するために確認したいのはOnsetになります。特に突発的な症状があったという事象があれば、それは何処か体の管が破れたり、捻じれたり、詰まったことが想像できるため、危ない疾患の可能性が高いと言えます。例えば突然の嘔吐という事象があり、さらに嘔吐したら楽になったという寛解因子や排ガス停止、便秘、腹部膨満感、OPEの既往があるとなればイレウスを強く疑います。
【管が詰まると吐く】(1)
体のどこかの管が詰まると人は嘔吐します。例えば脳血管が詰まれば吐きます。心血管が詰まっても腸管が詰まっても胆管や尿管が詰まっても吐きます。したがって、随伴症状でどのあたりが詰まっているのかを検討し危ない疾患かどうかを判断する材料にしたら良いと思います。
【下痢の有無】
嘔吐が主訴の場合は、随伴症状の下痢の有無が危ない疾患かどうか判断するための大事な要素となります。嘔吐が主訴となる危ない疾患は下痢が無いことのほうが多いからです。実際、上記に挙げた中毒以外は下痢がないことが多く、比較的危なくない消化器疾患では下痢を伴うことが多いようです。
【DKAに注意】
他にDKAは意識していないと急性胃腸炎として見落としてしまうと言われています。特徴的な症候としてはKussmaul呼吸(クスマウル呼吸)というものがあるので、DKAを意識してバイタルサインに注意する必要があります。Kussmaul呼吸は代謝性アシドーシスに起因する、速く深い規則正しい呼吸です(2)。
【 今回の症例 】
今回の患者はほぼ寝たきりの在宅患者なので、脳心血管障害や発熱していなくても肺炎などの感染症、DKAが心配になりますが、それは主治医によって除外されています。(高齢者の肺炎は発熱しないこともあります。腎盂腎炎、敗血症までなると高熱が出ます。)嘔吐も突発発症の事象もなくバイタルサインも脱水があるだけで概ね正常であり、危ない疾患ではないようです。また消化器科、脳神経、耳鼻科からも異常なしと言われています。
主訴は嘔気、倦怠感、食思不振で「なんとなく気持ちが悪い」という不定愁訴の印象が強く感じられます。
このような食思不振、倦怠感、嘔気嘔吐を主訴とした分かりにくい疾患に慢性副腎不全や急性肝炎(ここでは代表してA型肝炎)があります。慢性副腎不全は低血圧以外客観的指標がないので、判断が難しい疾患です。A型肝炎は前駆症状として風邪のような症状の発熱・関節痛・咽頭痛などを示し、その後消化管症状(嘔吐、下痢)や倦怠感(黄疸前期)を呈するので、黄疸が出る前に気づきたい疾患です(3)。
しかし今回の場合、風邪のような前駆症状はなく消化管症状、黄疸もなく消化器科で異常を指摘されていませんので、A型肝炎の可能性は低いと思われます。
ここまでで考えられるのは、薬剤性、副腎不全など内分泌疾患、精神疾患などでしょうか。
薬剤師としては、内分泌疾患や精神疾患も考慮に入れながら
【薬剤性として】
- PPIによる鉄吸収障害を原因とした鉄欠乏性貧血。
- Ca拮抗薬によるLES圧低下を原因とした逆流性食道炎。
- 利尿剤による脱水。
- エルデカルシトールによる高カルシウム血症。
- マグネシウム製剤による高マグネシウム血症、アルカローシス。
といったところが考えられるでしょうか。
上記2つは結膜貧血がなく消化器科から積極的指摘もなかったので、可能性を低く出来ると思います。逆に下3つは可能性が高いように思えます。
なぜなら、この患者のようにCKD患者が脱水状態になり何らかの原因により高カルシウム血症になり、腎不全の急性増悪を起こし、さらに高カルシウム血症を招き腎機能悪化となる負のスパイラル状態になるのは、AKIの注意すべきストーリーだからです。
さらにNSAIDs、RAS系阻害薬、チアジド系利尿薬の併用があれば、容易に腎機能悪化を呈します。
今回はこれらの併用はありませんでしたが、
主治医には、患者の主訴は持続しており薬剤性の原因として利尿剤による脱水、エルデカルシトールによる高カルシウム血症、マグネシウム剤による高マグネシウム血症、アルカローシスが考えられることを上申し、対応を相談することとしました。
主治医からは明日にでも検査します。今は薬を変更せず結果が出たら、薬を変更するので対応してくださいと指示されました。
【 結果 】
結果は高カルシウム血症でした。また高カルシウム血症による腎機能悪化も見られました。高カルシウム血症の原因疾患の鑑別が行われ、最終的に利尿剤の減量、エルデカルシトールの中止により状態は改善していきました。(高カルシウム血症の原因としては悪性腫瘍も考えられるので薬剤師が薬剤性だといっても必ずルールアウトが必要です。高カルシウム血症の鑑別に関しては次回以降に書ければと思っています。)
今回の症例により特にCKDの高齢女性に対してビタミンD3製剤(特にエルデカルシトール0.75μ、アルファカルシドール1μ、カルシトリオール0.5μ(4))を処方してもらっている時は血清Ca濃度の測定をルーチンに入れてもらったほうが良いということを学びました。
CKD高齢者の場合は低Alb血症であることが多いので、血清Ca以外にAlb値も測り補正する必要があります。
しかし、CKDの患者では補正値が低くてもイオン化Caは高い場合があり、Alb補正式のみだと不適当だとも言われています(5)。
可能であれば、CKD患者の場合はイオン化Caを測定すべき(6)ようです。
参照)
(1)CareneTV『Step by Step!初期診療アプローチ呼吸器・消化器・マイナー症候編 第5回』
(2)日本救急医学会用語解説集
(3)CareneTV『Dr.たけしの本当にスゴい症候診断3-第4回 嘔吐へのアプローチ』
(4)慢性腎臓病に伴う骨・ミネラル代謝異常の 診療ガイドライン 2012
(5)J Am Soc Nephrol. 2008;19(8):1592.
(6)UpTo Date:Relation between total and ionized serum calcium concentrations
薬局症例#3‐1 問題編 脱水?嘔気、倦怠感を訴える高齢女性
4週間前から嘔気、倦怠感、食思不振を訴えている。

【患者情報】
- 年齢性別:85歳女性
- 既往:CKD、心不全、脳梗塞(左半身不全)
- 在宅患者。医師と1週間ずらして在宅患者宅へ薬剤師が訪問している。ほぼ寝たきりだが、意識は清明で、意思疎通はしっかりできる患者である。
- 服用薬:アスピリン腸溶剤100mg1T、PPI通常量1T、Ca拮抗薬通常量1T、トルバプタン7.5mg0.5T、フロセミド20mg1T、エルデカルシトール0.75μg1Cap、マグネシウム製剤
- 現病歴:4週間前から「なんとなく気持ちが悪く、だるい」と持続する嘔気、倦怠感、食思不振を訴えている。
- バイタルサイン:Bp138/65 呼吸数16回/分 KT36.3度 spO2;97%(室内)
- 身体所見:結膜貧血なし、黄疸なし、口腔内乾燥著明。
- 経緯:4週間前から嘔気、倦怠感、食思不振を訴えており、3週間前に医師が診察した。医師は心不全の急性増悪と狭心症、肺炎などの感染症、高血糖を否定したが、その場では診断がつかなかった。消化器科と(診察時にはめまいがあったので)脳神経・耳鼻科にコンサルトされたが、異常はなかった。1週間後に主治医再診予定である。
- その他の重要な陰性所見:嘔吐なし。下痢なし。腹痛なし。抗がん剤治療、放射線治療なし。転倒、頭を打ったことなどはない。
Q:薬剤師としてできる臨床推論は?